Когда дело доходит до трансплантации костного мозга, люди сразу представляют себе хирургическую процедуру, например, пересадку почки или печени. Ирина Зайдман, заведующая педиатрическим отделением трансплантации костного мозга клиники Хадасса в Израиле, развеет эти мифы и расскажет, что такое трансплантация костного мозга и почему она необходима.
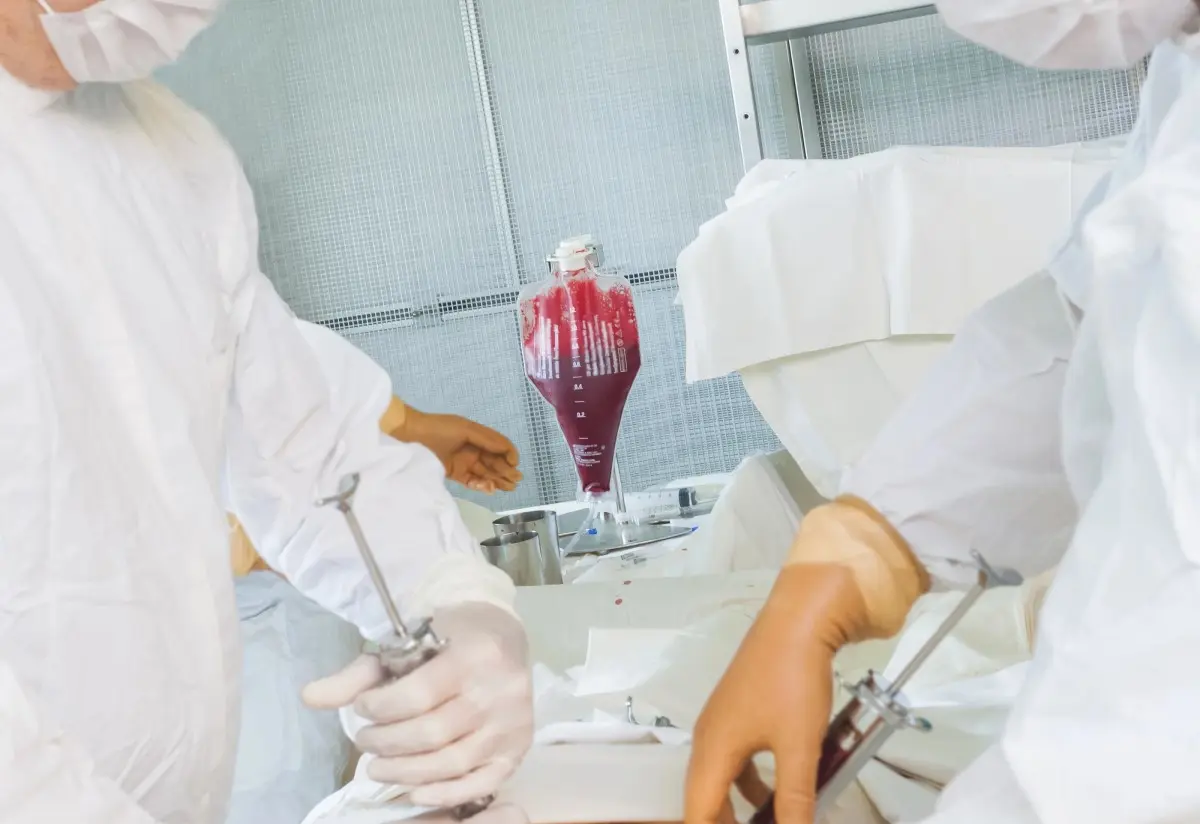
Что такое костный мозг?
Костный мозг — это губчатая ткань внутри костей, он содержится во всех костях, но наиболее распространен в центре крупных костей тела (бедренной кости и таза). Костный мозг содержит стволовые клетки и другие предшественники кроветворной системы. Стволовые клетки — это незрелые клетки, которые являются источником всех других клеток кроветворной системы; они постепенно развиваются в более зрелые клетки: эритроциты, тромбоциты, лейкоциты.
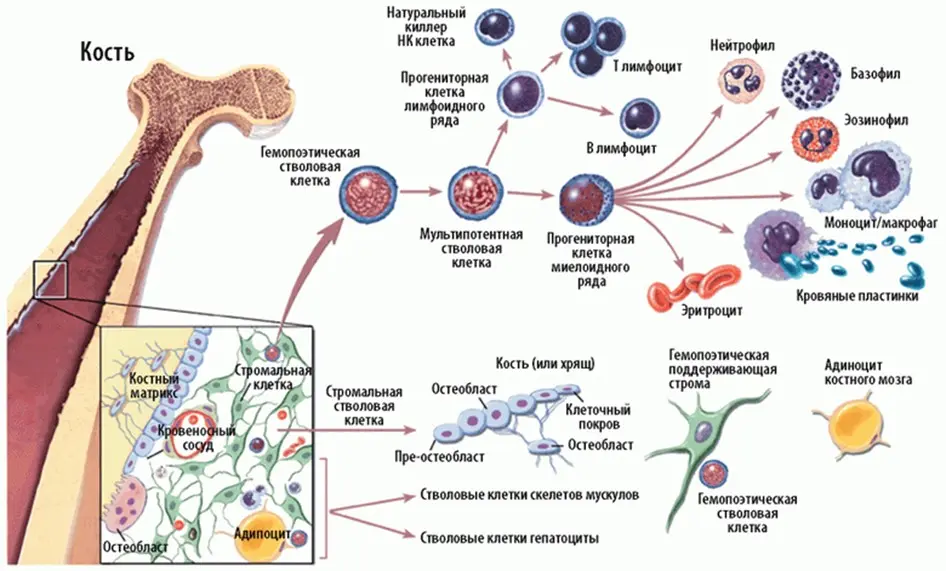
Процент стволовых клеток в костном мозге составляет всего 1%. Эти клетки примечательны тем, что способны трансформироваться в различные клетки кроветворной и иммунной систем, становясь более зрелыми клетками, способными постоянно делиться и обновляться.
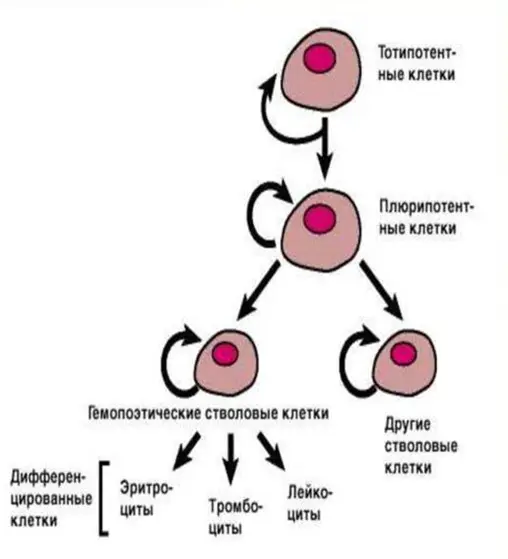
Методы сбора стволовых клеток
Есть два способа сбора стволовых клеток.
Периферическая кровь
С помощью специального аппарата (фереза) стволовые клетки и лейкоциты отделяют от других компонентов донорской крови и собирают в специальные пакеты; все остальные клетки (кроме стволовых клеток и лейкоцитов) возвращаются в кровоток донора. Поскольку в периферической крови стволовых клеток нет, донору необходима предварительная подготовка, включающая инъекции гранулоцитарстимулирующего фактора, стимулирующего выброс стволовых клеток из костного мозга в периферическую кровь.
Из донорской кости
Специальная игла используется для удаления стволовых клеток костного мозга из костей таза. Данная процедура не требует инъекций гранулоцитарстимулирующего фактора. Процедура проводится в стерильных условиях, в операционной, под кратковременной анестезией. Не имеет побочных эффектов и не причиняет вреда донору.
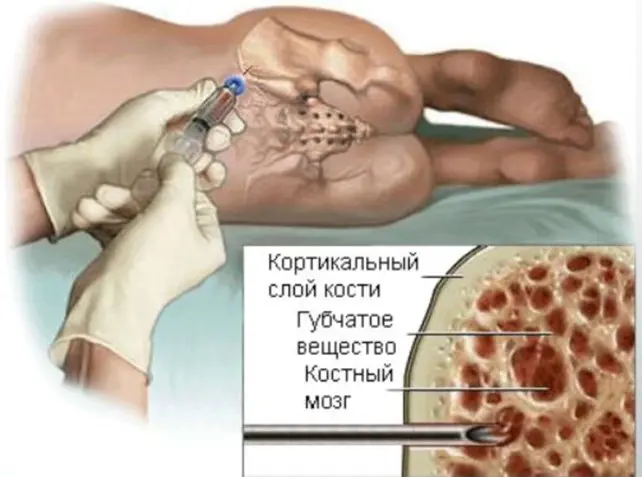
Костный мозг собирают в специальные пакеты и подсчитывают количество лейкоцитов и стволовых клеток. Эти клетки либо передаются пациенту в тот же день (день трансплантации), либо замораживаются и хранятся в специальных условиях.
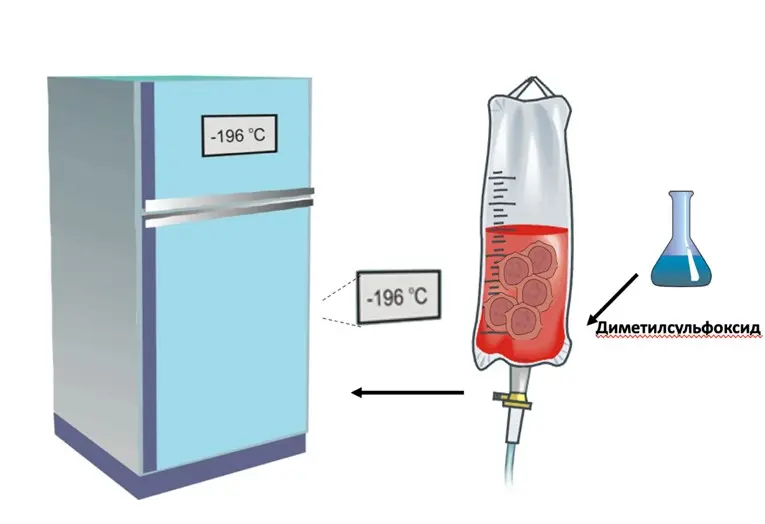
Виды трансплантации костного мозга
Существует 2 типа трансплантации костного мозга.
Пересадите свои собственные клетки
Трансплантацию собственных клеток (аутологичную трансплантацию) применяют при таких онкологических заболеваниях, как лимфома, саркома, а у детей — нейробластома. Целью процедуры является введение высоких доз химиотерапии, после чего пациенту реинфузируют собственный костный мозг для быстрого восстановления показателей крови.
Трансплантация от донора (аллогенная трансплантация)
Существует несколько типов аллогенной трансплантации, в зависимости от типа донора.
- Из полностью подходящего родственного брата или сестры (для 10 антигенов гистосовместимости). Вероятность найти в семье полностью совместимого донора составляет примерно 25% для каждого человека и не зависит от количества детей в семье. Совместимость тканей донора и реципиента является важнейшим условием успешной аллогенной трансплантации костного мозга. Такая совместимость необходима для минимизации риска отторжения, а также тяжелых форм реакции «трансплантат против хозяина».
- В семьях с кровнородственными бракамиесть возможность найти в семье другого полностью совместимого донора, кроме брата и сестры.
- От иностранного донора из международного реестра. Эта система показывает, есть ли полностью квалифицированные доноры, а также где и в каких реестрах они находятся. Лучше всего для трансплантации использовать донора с совпадением 10 из 10, но если такого не обнаружено, для трансплантации подходит и донор 9 из 10.
- Пуповинная кровь. При некоторых заболеваниях у маленьких детей для трансплантации можно использовать пуповинную кровь, доступ к которой можно получить в международных реестрах пуповинной крови. При некоторых заболеваниях он является предпочтительным источником стволовых клеток, например, при болезни Гурлера (мукополисахаридоз 1-го типа).
- Гаплоидентичная трансплантация. Трансплантация с использованием несовместимого (гаплоидентичного) родственного донора. Если мы не находим совместимых вариантов и речь идет о тяжелом заболевании, при котором ребенок не может выжить без трансплантации костного мозга (первичный иммунодефицит, лейкемия), то донором может быть один из членов семьи, а это не менее 50 лет. % совместимо с ребенком. Эти трансплантаты менее рекомендуются.
Когда необходима трансплантация костного мозга от здорового донора?
Трансплантацию костного мозга применяют при заболеваниях системы кроветворения, злокачественных и доброкачественных, а также заболеваниях иммунной системы.
Существует определенный перечень заболеваний, при которых можно вылечить трансплантацию костного мозга.
- Злокачественные гематологические заболевания: острый лимфобластный лейкоз (В и Т), острый миелоидный лейкоз, ювенильный миеломоноцитарный лейкоз, хронический миелолейкоз.
- Генетические заболевания иммунной системы: тяжелый комбинированный иммунодефицит, лимфоцитоз, дефицит Янус-киназы 3, Х-сцепленный тяжелый комбинированный иммунодефицит, дефицит аденозиндезаминазы, ретикулярная дисгенезия, синдром Омена, нарушение активации Т-лимфоцитов, дефицит ZAP, дефицит пуриннуклеозидфосфорилазы
- Генетические заболевания системы кроветворения: анемия Фанкони, врожденный дискератоз, анемия Блэкфана-Даймонда и другие генетические синдромы недостаточности костного мозга, а также гематологические заболевания, такие как серповидно-клеточная анемия и большая талассемия.
- Приобретенные гематологические заболевания: Апластическая анемия
- Генетические метаболические заболевания: мукополисахаридоз первого типа (синдром Гурлера), три типа лейкодистрофии (Х-адренолейкодистрофия, глобоидно-клеточная лейкодистрофия (болезнь Краббе), метахроматическая лейкодистрофия), остеопетроз, синдром Марото-Лами, альфа-маннозидоз, отдельные случаи муколипидоза 2 типа, Митохондриальная нейрогастроинтестинальная энцефалопатия (заболевание МНГИЕ)
Шансы найти донора
Шансы найти подходящего донора возрастают по мере того, как все больше людей присоединяются к реестрам потенциальных доноров. Например, в Израиле количество доноров костного мозга в национальной базе данных составляет почти 850 000 человек при населении примерно 8,5 миллионов человек. Это означает, что в базу данных включен каждый десятый израильтянин, вероятность найти для пациента подходящего неродственного донора достигает 90%. В России зарегистрировано всего около 175 тысяч потенциальных доноров. Основная причина – недостаточная информированность населения: 61% россиян не знают о существовании реестров, а 72% тех, кто не знает, как зарегистрироваться.
Информация на сайте носит исключительно ознакомительный характер и не является рекомендацией для самостоятельной диагностики и лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
27.12.2024
Обновлено 27.12.2024



